Ob Mammographie oder PSA-Test: Die Krebs-Früherkennung ist für die meisten von uns in der Krebsvorsorge selbstverständlich geworden. Von vielen Seiten propagiert, wird der Nutzen der Krebs-Früherkennung dabei nur selten in Frage gestellt. Doch Fakt ist: Der Nutzen der Krebs-Früherkennung wird von der Bevölkerung – gerade in Deutschland – überschätzt.
Ist die Krebs-Früherkennung sinnvoll
Ob Mammographie oder PSA-Test: Die Krebs-Früherkennung ist für die meisten von uns in der Krebsvorsorge selbstverständlich geworden. Von vielen Seiten propagiert, wird der Nutzen der Krebs-Früherkennung dabei nur selten in Frage gestellt. Doch Fakt ist: Der Nutzen der Krebs-Früherkennung wird von der Bevölkerung – gerade in Deutschland – überschätzt. Zudem besitzt Krebs-Früherkennung ein erhebliches Schadenspotenzial. Anders als die meisten vermuten, geht es dabei nicht nur um unmittelbare Risiken der Krebs-Früherkennung, wie z.B. ein erhöhtes Krebsrisiko durch die Strahlenbelastung bei einer Mammographie.
Dr. Koch vom „Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen“ (IQWiG) stellt Ihnen den Nutzen und die Risiken der Krebs-Früherkennung vor, damit Sie sich gut informiert für oder gegen eine Krebs-Früherkennung entscheiden können.
Krebs-Früherkennung wird in hierzulande mindestens seit Anfang des 20. Jahrhunderts als wichtiges Element der Prävention propagiert. Deutschland war 1971 auch das erste Land, das ein umfangreiches Krebs-Früherkennungsprogramm als Grundelement seines Gesundheitswesens verankerte. Die lange Vorgeschichte hat zu der Prägung geführt, dass Krebs-Früherkennung grundsätzlich sinnvoll sei.
Doch Krebs-Früherkennung besitzt ein erhebliches Schadenspotenzial. Wenn eine Beratung eine informierte Entscheidung ermöglichen soll, muss sie deshalb auch Probleme der Früherkennung thematisieren.
Neben der Krebs-Früherkennung spielt noch die Krebs-Vorsorge eine wichtige Rolle. Hier ist es zunächst einmal wichtig, die Begriffe sorgfältig zu unterscheiden:
Krebs-Früherkennung oder Vorsorge?
Im alltäglichen Sprachgebrauch wird oft nicht genau zwischen Krebs-Früherkennung und Krebs-Vorsorge unterschieden. Der Begriff der Vorsorge suggeriert, dass eine Untersuchung das Entstehen von Krebs vermeiden kann. Früherkennung hingegen hat das Ziel, einen bestehenden Tumor so früh wie möglich zu entdecken. Tatsächlich gibt es aber einzelne Untersuchungen zur Früherkennung, die das Potenzial haben, der Entstehung von Krebs vorzubeugen. So werden bei der Früherkennung von Gebärmutterhals-, Darm- und Hautkrebs auch gezielt gutartige Vorstufen gesucht, die sich in seltenen Fällen zu einem bösartigen Tumor weiterentwickeln können. Werden diese Vorstufen entfernt, lässt sich Krebs manchmal verhindern.
Was soll Krebs-Früherkennung leisten?
Das Ziel der Krebs-Früherkennung liegt darin, einen Tumor so früh wie möglich zu finden, um die Heilungschancen zu steigern. Ihr Nutzen muss sich daran messen lassen, dass die Zahl der Todesfälle an der untersuchten Krebserkrankung sinkt. Bei einer Krebs-Früherkennung werden symptomfreie Personen untersucht. Wenn also eine Frau wegen eines Knotens in der Brust zum Arzt geht, sind die nachfolgenden Untersuchungen keine Früherkennung mehr. Diese Unterscheidung ist wichtig: Wer mit typischen Beschwerden zum Arzt geht, hat bereits ein erhöhtes Risiko, an Krebs erkrankt zu sein. Deshalb darf ein Arzt gewisse Risiken eingehen, um eine Diagnose zu stellen. Aber wenn er einen vermutlich Gesunden untersucht, muss er wesentlich größere Sorgfalt walten lassen, um nicht gerade durch sein Tun dessen Gesundheit zu beschädigen.
Für die Weltgesundheitsorganisation (WHO) müssen sinnvolle Maßnahmen zur Krebs-Früherkennung verschiedene Bedingungen erfüllen:
- Die Tumorart muss häufig und oft tödlich sein.
- Der Tumor muss sich langsam entwickeln, sodass es eine heilbare Phase gibt.
- Der Tumor muss in dieser Phase erkennbar sein.
- Die Untersuchungsmethoden sollten einfach, akzeptabel und ungefährlich sein.
- Der Nutzen der Suche sollte den Schaden überwiegen.
Nachteile der Krebs-Früherkennung sind kaum bekannt
Über negative Folgen der Krebs-Früherkennung wird erst in den letzten Jahren offener gesprochen. Doch noch immer ist der Glaube an den Nutzen der Krebs-Früherkennung fest verankert. Hinzu kommt, dass viele Methoden für die Hersteller der Tests und oft auch für die durchführenden Ärzte lukrativ sind. Dass Krebs-Früherkennung auch zu Schäden führen kann, ist weniger bekannt. Dazu zählen beispielsweise Verletzungen und Infektionen bei Blutproben oder endoskopischen Untersuchungen oder die Belastung durch Röntgenstrahlen. In der Regel sind diese Risiken aber klein. Bedeutsamer sind die Nachteile, die sich aus einem falschen Befund ergeben können, bis hin zu Operationen, die nötig sind, um den falschen Verdacht zu widerlegen. Zu Problemen kann es auch kommen, wenn ein Test kleine Tumore findet, die ohne Suche nie aufgefallen wären, nun aber diagnostiziert und therapiert werden. Fachleute sprechen hier von Überdiagnose und Übertherapie.
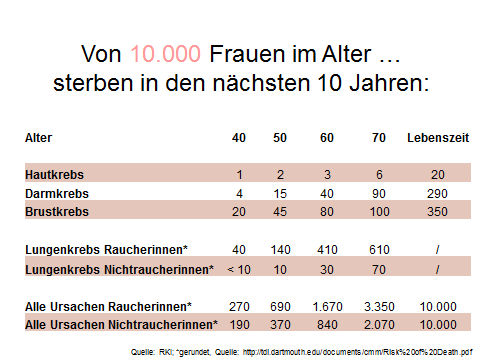
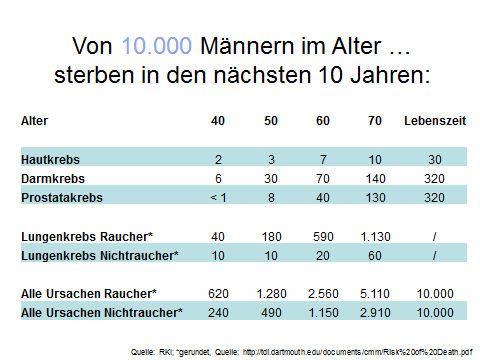
Oft wird die Gesamtzahl der Toten in Deutschland als Argument für die Krebs-Früherkennung eingesetzt. Tatsächlich klingen die Zahlen auf den ersten Blick beängstigend. Wie groß das eigene Risiko ist, etwa in den nächsten zehn Jahren an einer bestimmten Krebsart zu sterben, hängt allerdings stark vom Alter ab, aber auch von anderen Risikofaktoren (siehe Tabelle). Die Zahlen zeigen, dass aus Sicht des Einzelnen die Bedrohung durch einen bestimmten Krebs nicht allzu groß ist. Von 1000 Personen zwischen 50 und 70 Jahren werden etwa drei bis zehn innerhalb der nächsten zehn Jahre an einem bestimmten Krebs sterben. Nimmt man alle Krebsarten zusammen, addiert sich die Summe auf bis zu 90 Opfer pro 1000 Personen dieses Alters. Und jeder Krebs ist nur eine von vielen Todesursachen. Das bedeutet: Die große Mehrheit wird auch ohne Früherkennung in absehbarer Zeit nicht an einem bestimmten Krebs sterben. Es gibt also keinen Grund für übertriebene Sorge.
Tests bei der Krebs-Früherkennung liefern oft falsche Ergebnisse
Wer zur Krebs-Früherkennung geht, möchte sich bescheinigen lassen, dass alles in Ordnung ist. Bleibt die Untersuchung ohne Befund, ist man beruhigt – wenn auch nicht immer zu Recht. Es kann nämlich sein, dass die Krebs-Früherkennung falsche Ergebnisse liefert.
Ein Blick veranschaulicht dies: Angenommen von 1000 Teilnehmern an der Krebs-Früherkennung haben fünf einen unentdeckten Tumor. Ein idealer Test würde diese fünf Tumore zuverlässig aufspüren, so dass sie behandelt und eventuell geheilt werden können; die übrigen 995 könnten mit dem beruhigenden Gefühl nach Hause gehen, keinen gefährlichen Krebs zu haben. Doch diese Treffsicherheit hat keine der heute verfügbaren Methoden. Alle Tests zur Krebs-Früherkennung verursachen zwei Fehler: Der erste Fehler sind so genannte falsch-negative Befunde, das sind Tumore, die der Test übersieht. Das heißt, dass man auch nach einer befundlosen Untersuchung nicht ganz sicher sein kann, keinen Krebs zu haben.
Erster Verdacht nach Krebs-Früherkennung oft unbegründet
Der zweite Fehler, den alle Früherkennungsmethoden machen, sind so genannte falsch-positive Befunde. In der Praxis eingesetzte Tests liefern bei 90 bis 95 Prozent der gesunden Teilnehmer richtigerweise keinen Verdacht auf Krebs. Bezogen auf obiges Beispiel mit 995 Teilnehmern ohne Tumor bedeutet das aber, dass 50 bis 100 eigentlich Gesunde den Befund „vielleicht krebskrank“ erhalten. Allerdings fällt diese Bilanz von Testverfahren zu Testverfahren sehr unterschiedlich aus. Der erste Krebsverdacht bestätigt sich in etwa neun von zehn Fällen nicht – ist also oft falscher Alarm. Die Auswirkungen können schwerwiegend sein. Manche Betroffene müssen wochen- oder monatelang warten, bis der Krebs-Verdacht widerlegt werden kann. Oft gibt es weitere Untersuchungen, die zumindest Zeit kosten oder – wenn Operationen zur Gewebeentnahme nötig werden – auch mit konkreten Gesundheitsrisiken verbunden sind. Hinzu kommt, dass Menschen die psychischen Belastungen sehr unterschiedlich verarbeiten. Viele sind durch den Schrecken, an Krebs erkrankt zu sein, nachhaltig traumatisiert.
Nur wenn ein Tumor erkannt wird, kann er behandelt und eventuell geheilt werden – dann wäre die Früherkennung nützlich. Doch in vielen Fällen verbessert die frühe Krebs-Diagnose die Heilungschancen nicht. Das liegt daran, dass Krebs sich sehr unterschiedlich verhalten kann. Kritisch wird es, wenn ein Tumor bereits Metastasen, das heißt Tochtergeschwülste, abgesiedelt hat. Dann kann auch eine frühzeitigere Entdeckung des Krebses die Heilungschancen kaum noch verbessern. Krebs-Früherkennung hat hier nur die Konsequenz, dass Betroffene frühzeitig von ihrem Tumor erfahren. So verlängert sich lediglich die Zeit des Leidens, in der Betroffene mit der Diagnose Krebs und den Therapien leben müssen.
Besonders schwerwiegende Konsequenzen hat Krebs-Früherkennung, wenn sie Tumore findet, die so langsam wachsen, dass sie ohne Krebs-Früherkennung nie aufgefallen wären. Das Verhalten eines Tumors lässt sich nicht sicher vorhersagen. Das führt dazu, dass die Mehrzahl der durch Krebs-Früherkennung gefundenen Tumore so behandelt werden, als wären sie aggressiv und lebensbedrohlich. Die Konsequenz einer Überdiagnose ist also oft eine Übertherapie: Die Krebspatienten müssen Belastungen und Komplikationen von Therapien in Kauf nehmen, ohne einen Vorteil zu haben. Im Gegenteil: Ohne Krebs-Früherkennung hätten sie nie von dem „Krebs” erfahren. Diese Diagnose prägt sie nun lebenslang.
Die Heilpraktikerin Sabine Czermak bemerkt zu den Nachteilen der Krebs-Früherkennung: "Es ist hinlänglich bekannt, dass allein die Furcht, an Krebs oder einer anderen schwerwiegenden Erkrankung zu leiden, die Körperfunktionen und vor allem das Immunsystem schwer belasten kann. So kann es theoretisch passieren, dass ein fälschlich für krank erklärter Patient im Nachhinein tatsächlich erkrankt oder eine beginnende Erkrankung, die der Körper unter normalen Umständen allein bewältigt hätte, erst dadurch manifest wird, weil die Selbstheilungskräfte durch die Information "Ich bin schwer krank" beeinträchtigt wurden. Auf der anderen Seite, kann der selbe Mechanismus ebenso durch zu viel Angst vor einer möglichen Erkrankung in Gang gesetzt werden. Hier kann ein negativer Befund helfen, die Angst abzubauen und zu mehr Lebensqualität und Selbsregulation zu finden. In diesem Sinne sollte die Entscheidung, zur Früherkennungs-Untersuchung zu gehen oder nicht eine ganz individuelle sein, die jeder einzelne nur für sich selbst beantworten kann."
Weniger Tote durch Krebs-Früherkennung?
Angesichts dieser Probleme ist es verständlich, warum Experten bei Krebs-Früherkennungstests sehr gute Nachweise verlangen, dass sich die Heilungschancen verbessern und mehr Nutzen als Schaden resultiert.
Doch einem Krebstumor ist bei der Diagnose nicht anzusehen, ob er heilbar ist oder nicht. Deshalb sind in der Regel wissenschaftliche – so genannte randomisierte – Studien notwendig. Deren Teilnehmer werden per Los in zwei Gruppen aufgeteilt (Randomisierung). Nur einer Gruppe wird der Krebs-Früherkennungstest angeboten. Dann registriert man genau, wie viele Teilnehmer in den beiden Gruppen an Krebs erkranken und sterben. Es dauert Jahre, bis man beurteilen kann, ob sich die Zahl der Todesopfer unterscheidet. Und weil nur eine kleine Minderheit an einem bestimmten Krebs stirbt – und deshalb auch nur von der Krebs-Früherkennung profitieren kann – brauchen solche Studien Zehn- oder sogar Hunderttausende von Teilnehmern, um eindeutige Aussagen zu liefern.
Abb. 1 (sh. unten): Ergebnisse eines Tests zur Krebsfrüherkennung: In diesem Beispiel haben 10 von 1000 Personen einen unentdeckten Krebs (rote Quadrate). Alle 1000 unterziehen sich einem Krebs-Früherkennungstest, der eine Sensitivität von 80 % hat und eine Spezifität von 95 %. Sensitivität bezeichnet den Anteil der „Kranken“, die ein Test richtig als krank erkennt. Spezifität bezeichnet den Anteil der „Gesunden“, die ein Test richtig als gesund erkennt.
Dieser Test führt dann dazu, dass 8 der 10 „Kranken“ und etwa 48 der 990 „Gesunden“ ein auffälliges Ergebnis erhalten. Insgesamt sind von den 56 auffälligen Ergebnissen (grüne Fläche) also 48 ein Fehlalarm. (Quelle: K. Koch)
Studien dieser Art sind sehr aufwändig, langwierig und teuer. Daher sind bis heute nur wenige Krebs-Früherkennungsmethoden (Mammographie, Hämoccult und Röntgenuntersuchung zur Früherkennung von Lungenkrebs) in wirklich zuverlässigen Studien getestet. Doch solange der Nutzen eines Verfahrens zur Krebs-Früherkennung nicht wirklich gut nachgewiesen ist, kann niemand sicher sein, dass nicht die durch die Untersuchung ausgelösten Schäden überwiegen. Das Risiko besteht durchaus: Wenn von 1000 Probanden vielleicht nur fünf von der Krebs-Früherkennung profitieren, können auch seltene Komplikationen bei den anderen 995 den Nutzen zumindest teilweise wieder zunichtemachen.
Die Heilpraktikerin Sabine Czermak ergänzt dazu: "Es gibt mittlererweile verschiedene Studien, die z. B. den Einfluss der Mammographie auf die Brustkrebssterblichkeit innerhalb einer Bevölkerungsgruppe untersucht haben. Ein Absinken der Sterblichkeitsraten aufgrund des Screenings konnte nicht festgestellt werden. Dass die Sterblichkeitszahlen in den letzten Jahre gesunken sind, sei vielmehr auf das Ende der Hormonersatztherapie und bessere Behandlungsmethoden zurückzuführen. (Mitteilung in der Frankfurter Rundschau vom 20.08.11)"


Krebs-Früherkennung: Überwiegt der Nutzen den Schaden?
Wie soll man nun den potenziellen Nutzen der Krebs-Früherkennung gegen die Unsicherheit und die unvermeidbaren Nachteile abwägen? Die Antwort kann nicht allgemeingültig gegeben werden, sondern fällt je nach Krebsart und den Besonderheiten der Testmethode unterschiedlich aus. Man sollte sich grundsätzlich darüber klar werden, wie gefährdet man überhaupt ist. Dabei hilft die Tabelle. Sie zeigt, wie groß das durchschnittliche Risiko ist, in einer bestimmten Altersgruppe an einer der genannten Krankheiten zu sterben. Für alle Krebsarten gibt es spezifische Risikofaktoren. Der wichtigste Faktor ist das Alter. Das eigene Risiko hängt aber auch von der Lebensweise ab und davon, ob und in welchem Alter Eltern oder Geschwister bereits an einem bestimmten Krebs erkrankten. All diese Faktoren haben Einfluss darauf, wie sinnvoll ein Krebs-Früherkennungstest sein kann. Für bestimmte Risikogruppen gelten deshalb besondere Regeln zur Früherkennung, die hier nicht behandelt werden.
Doch die Abschätzung des Risikos ist nur ein Aspekt der Entscheidung. Persönliche Einschätzungen, Sorgen und Erfahrungen kommen hinzu – kurz: Die Entscheidung für oder gegen Früherkennung ist eine sehr individuelle, bei der man sich nicht unter Druck setzen lassen sollte. Es gibt keine Verpflichtung zur Früherkennung, sondern man kann die Entscheidung in Ruhe abwägen. (Mehr dazu im Buch „Untersuchung zur Früherkennung. Nutzen und Risiken“ - sh. Buchtipp).