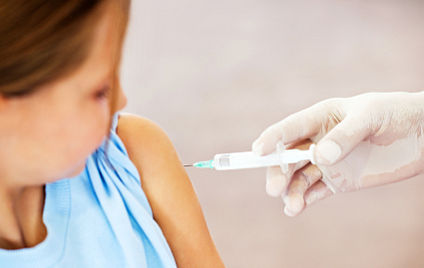
Wieso gibt es überhaupt Impfungen? Auf welchem Prinzip basieren Impfungen und was ist beim Impfen zu beachten? Hier finden Sie eine Einführung in die wichtigsten Grundlagen des Impfens.
Eine Gleichung mit zu vielen Unbekannten
Wer „Impfen“ googelt, weil beim eigenen Baby oder Kleinkind schon acht Wochen nach der Geburt die ersten Impfungen anstehen, darf sich aus fast drei Million Seiten aussuchen, was ihn interessiert. Je nachdem, welche Seiten der Laie – und das sind wohl die allermeisten von uns – sich ansieht, ist man einmal von den schlagenden Argumenten der Impfbefürworter überzeugt, im nächsten Moment zweifelt man aber angesichts der Fülle von Gegenargumenten (manchmal auch Horrorgeschichten) der Impfgegner. Mal heißt es, das Impfen sei für die Zunahme von Allergien verantwortlich, mal liest man, wie am 2. Febr. 2010 in der Ärzte-Zeitung, dass vollständig geimpfte Kinder sogar weniger Allergien haben. Da ein Baby in diesem Alter im Normalfall kerngesund ist, fragen sich viele Eltern warum sie es zulassen sollten, den gesunden Säugling absichtlich mit abgetöteten Krankheitserregern oder Teilen davon traktieren zu lassen. Die Gefahr einer auf natürlichem Weg erworbenen schweren Erkrankung scheint da oft deutlich kleiner – und schließlich: Heißt es nicht oft, dass Kinder aus durchgemachten Kinderkrankheiten gestärkt und gereift hervorgehen?
Im Interesse des Staates dagegen liegen möglichst breit akzeptierte Impfungen, manchmal auch gegen Krankheiten, die hierzulande kaum noch auftreten, wie etwa die Diphtherie. Gegen sie soll dennoch weiter geimpft werden, weil durch die weltweite Mobilität immer wieder Erreger eingeschleppt werden. Mit Hilfe der Impfungen sollen also auch weltweit verbreitete Krankheiten ausgerottet werden, was bei den Pocken bereits gelungen ist. Außerdem soll die Allgemeinheit durch die Schaffung einer „Herdenimmunität“ (Durch die Impfung eines großen Teils der Bevölkerung sinkt auch für Ungeimpfte die Erkrankungswahrscheinlichkeit) geschützt werden. Dagegen stehen aber die Interessen jener Menschen, die Angst haben erst durch eine Impfung zu Schaden zu kommen oder die Wirksamkeit von Impfungen insgesamt anzweifeln. Schließlich handelt es sich um präventive Medikamente, die vor Krankheiten schützen sollen, die man vielleicht nie bekommen würde – umso wichtiger ist, dass sie nicht schaden.
Befürworter des Impfens werben mit Sätzen wie: „Als unsere Großeltern noch klein waren, starben in Deutschland jedes Jahr Zehntausende Kinder an Krankheiten wie Keuchhusten und Diphtherie. Heute geht von diesen Infektionskrankheiten keine große Gefahr mehr aus. Wir verdanken das neben der Entdeckung der Antibiotika vor allem den Impfungen.“ Allein die schiere Zahl und Vorstellung von Zehntausenden an diesen Krankheiten gestorbener Kinder lässt uns erschauern – vielleicht noch mehr, wenn der Schrecken an einem ganz persönlichen Schicksal deutlich wird. So sind Ende des 19. Jahrhunderts, wie Ende 2009 in einem Artikel der Stuttgarter Zeitung zu lesen war, alle sieben Kinder eines Leonberger Konditors kurz nach der Geburt an verschiedenen Krankheiten gestorben. Und so gibt es auch jene Impfbefürworter, die sich darüber ereifern, dass es etwa keine Impfpflicht gegen Mumps, Masern oder andere Krankheiten gibt.
Dennoch gibt es immer mehr Menschen, die Impfungen auch kritisch sehen - etwa fünf Prozent aller Eltern sind nicht oder nur eingeschränkt bereit, ihre Kinder impfen zu lassen. Die Motive der Ablehnung sind sehr unterschiedlich. Religiöse oder weltanschauliche Gruppierungen (Mormonen, manche Anthroposophen oder Buddhisten etc.), Vertreter der Homöopathie und anderer alternativer medizinischer Richtungen sind nur einige Beispiele hierfür. Manchmal sind es auch schlicht betroffene Eltern, die nach einem Impfschaden um Entschädigungszahlungen kämpfen müssen. Dazu kommen impfskeptische Ärzte, die an der Sinnhaftigkeit (mancher) Impfungen oder am Zeitpunkt der Impfung zweifeln sowie viele Menschen, die kritisieren, dass die Mitglieder der Ständigen Impfkommission (STIKO) des Robert Koch-Institutes (RKI) alles andere als neutrale, nur der reinen Wissenschaft verpflichtete Experten seien. Allerdings sind laut Dr. Martin Hirte, selbst impfkritischer Kinderarzt in München, auch homöopathisch orientierte Ärzte nur ganz selten absolute Impfgegner. Doch auch Letztere gibt es, wobei hier die Impfbefürworter argumentieren, dass Impfkritik ein gewisser Luxus ist, den man sich nur leisten kann, weil heute dank Impfungen viele Krankheiten fast ausgerottet sind. Richtig ist aber bei aller gegenseitigen Verunglimpfung sicher, dass den Impfkritikern zu verdanken ist, dass heute verdächtige Zusatzstoffe viel mehr unter die Lupe genommen werden oder gleich ganz aus den Impfstoffen verschwinden und dass die STIKO auf ihrer Homepage Selbstauskünfte ihrer Mitglieder veröffentlicht, in denen die Beziehungen zur Pharmaindustrie thematisiert werden.
Wer keinen Doppelabschluss in Pharmazie und Medizin hat und sich beruflich mit dem Thema „Impfen“ beschäftigt, muss sich notgedrungen auf das einlassen, was Ärzte und die öffentlich zugänglichen Studien sagen, im Internet und in der Literatur weiterforschen und möglicherweise auch einem gewissen Bauchgefühl vertrauen – denn was nach noch so viel Lektüre bleibt, sind die unterschiedlichen Schlüsse, die selbst Fachleute aus dem ziehen, was die Forschung an Zahlen, Fakten und Empfehlungen bietet. Abgesehen davon können sich die Einschätzungen zu einzelnen Impfungen und Krankheiten jederzeit ändern, so dass man sich aus aktuellen Quellen informieren muss.
Keine Mutter und kein Vater möchten, dass ihr an Masern erkranktes Kind einen chronischen Hirnschaden davonträgt oder sogar an der Krankheit stirbt. Genauso wenig wollen Eltern aber, dass ihr Kind nach einer Impfung schwere Folgeschäden davonträgt. Weil es nicht zwei Wahrheiten geben kann, diese möglicherweise irgendwo in der Mitte liegt, können Eltern vor dem Arztbesuch nur eines tun: sich gut informieren und am Ende für sich und ihr Kind das jeweilige Risiko abwägen, das sie mit jeder Entscheidung eingehen. In Deutschland besteht keine Impfpflicht - es bleibt jedem selbst überlassen, sich auf die Empfehlungen einzulassen oder sich gegen (einzelne) Impfungen zu entscheiden.
Wir wollen in diesem Beitrag die Argumente von Impfbefürwortern und Impfkritikern in gebotener Kürze und Vereinfachung und ohne jeden Anspruch auf Vollständigkeit vorstellen - wer alles en detail wissen möchte, sei verwiesen auf weiterführende Literatur/das Internet und, vor allen Dingen, auf den Arzt/die Ärztin seines Vertrauens. Keinesfalls wollen oder können wir Eltern die Entscheidung pro oder contra Impfung abnehmen. Alles in allem vertreten wir in diesem Beitrag eine „gemäßigte“ Position und berufen uns zu einem großen Teil auf den impfkritischen Kinderarzt und Impfbuchautoren Dr. Martin Hirte – die offiziellen Empfehlungen und Argumente sind bestens vertreten durch die Internetseiten der Ständigen Impfkommission (STIKO). Auch einige Argumente der absoluten Impfgegner werden wir darstellen. Als Motto des Artikels könnte ein Auszug aus einer 2002 erfolgten Stellungnahme des Deutschen Zentralvereins homöopathischer Ärtze (DZVhÄ) zum Thema Impfen dienen:
„Schutzimpfungen gehören zu den präventiven medizinischen Maßnahmen in der Medizin; sie können bis zu einem gewissen Grad Infektionskrankheiten verhindern und auch die Möglichkeit der Ansteckung für Ungeimpfte verringern. Unter bestimmten, wenn auch seltenen Umständen können sie schwerwiegende Reaktionen mit vorübergehenden oder bleibenden Schäden hervorrufen. Ein Zusammenhang zwischen Impfungen und der Zunahme chronischer Krankheiten wird diskutiert und bedarf dringend der weiteren Forschung. Wie für jede andere präventive medizinische Maßnahme muss eine Diskussion über möglichen Nutzen und mögliche Risiken auch für Impfungen legitim sein und auf einem sachlichen Niveau geführt werden.“
Geschichte des Impfens
Impfungen, auch Vakzination oder Immunisierung genannt, sollen den Geimpften vor einer Krankheit schützen und sind damit eine vorsorgende Maßnahme der Medizin. Der Grieche Thukydides (400 v. Chr.) beschrieb als erster das Prinzip der aktiven Immunisierung. Ihm war aufgefallen, dass einige Athener, die an Pest erkrankt waren, diese Seuche aber überlebt hatten, bei späteren Pestepidemien nicht mehr unter den Kranken waren. Wahrscheinlich waren die Pocken die erste Krankheit, bei der versucht wurde, Menschen durch absichtliche Infektion mit anderen Erregern zu immunisieren. Bereits 1000 v. Chr. sollen Ärzte in China und Indien pulverisierte Pocken von Kranken mit leichtem Krankheitsverlauf in die Nase gesunder Menschen eingeführt haben, um diese so zu immunisieren. Im letzten Drittel des 18. Jh.s wurde mehrfach beobachtet, dass Melkerinnen gegen Menschenpocken immun geworden waren, nachdem sie die vergleichsweise harmlosen Kuhpocken überstanden hatten. Es gab daraufhin erfolgreiche Versuche mit Kuhpockenlymphe. Der englische Arzt Edward Jenner experimentierte mit diesem Wissen und infizierte Ende des 18. Jahrhunderts einen Jungen mit den Kuhpocken. Danach war der Junge gegen die gefährlicheren Pocken immun. Jenner beschrieb diese Technik mit dem Wort „Vaccination“(vom lateinischen Wort „vaccinia“ für Kuhpocken, bzw. „vacca“ für Kuh). Diese erste Impfung verbreitete sich schnell in Europa. 1874 erklärte die deutsche Regierung die Pockenimpfung zur Pflichtimpfung – und garantierte zugleich eine Entschädigung bei den nicht seltenen schweren Impfschäden. Ab 1967 wurde weltweit die Pockenimpfung propagiert, 1980 galten die Pocken als ausgerottet und zwei Jahre später wurde in Deutschland die Impfpflicht gegen diese Krankheit aufgehoben.
1864 hatte Louis Pasteur die Keimtheorie entwickelt, 1876 wies Robert Koch mit dem Bacillus anthracis den Erreger von Milzbrand nach und 1882 das Tuberkulose-Bakterium. Impfstoffe gegen Milzbrand und Tollwut, später gegen Diphtherie und Wundstarrkrampf, wurden entwickelt. Zum größten Impfunglück des 20. Jh.s mit 77 verstorbenen Kindern kam es 1930 durch verunreinigten Tuberkulose-Impfstoff beim so genannten Lübecker Impfunglück, das im Calmette-Prozess aufgearbeitet wurde. Seit 1998 wird die Tuberkulose-Impfung von der STIKO nicht mehr empfohlen. Als Gründe werden unter anderem die stabile und niedrige Rate an Neuerkrankungen in Deutschland genannt sowie die relative Häufigkeit von Impfkomplikationen. Dies entspricht den Empfehlungen der WHO: Sie hat vorgeschlagen, in Bevölkerungen, deren Infektionsrisiko für Tuberkulose unter 0,1 % liegt, keine generelle Impfung durchzuführen.
Was ist eine Infektion und warum erkranken wir daran?
Infektionen sind mit 33 % die häufigste Todesursache beim Menschen. Allerdings haben zunehmende Hygiene und höherer Lebensstandard, Impfungen und Antibiotika in den Industrieländern diese Gefahr wesentlich verringert. Unter einer Infektion versteht man die Übertragung und das Eindringen von Krankheitserregern in den Organismus. Diese gelangen auf unterschiedlichen Wegen in den Körper:
- über die Luft (z.B. bei Masern, Mumps, Windpocken)
- über verschmutzte oder verdorbene Lebensmittel (Hepatitis A und Durchfallerkrankungen)
- über verschmutzte Wunden oder unsaubere Spritzen (Hepatitis B und C, Aids)
- über Sexualkontakte (Tripper, Syphilis)
- über Insekten wie Zecken, Fliegen, Mücken (FSME, Borreliose, Malaria)
Wer sind die Erreger von Infektionen?
Bakterien, Prionen, Pilze, Protozoen, Viren und Würmer sowie Ektoparasiten machen Menschen, Tiere und Pflanzen krank. Bei manchen Virusinfektionen wie etwa der Rötelninfektion besteht eine durch vorherige Erkrankung erzeugte Immunität ein Leben lang. Manche Viren aber, wie etwa die Grippeviren, verändern sich ständig, so dass die einmal erzeugten Antikörper nicht gegen neue Grippeviren schützen. Im Gegensatz zu Viren sind Bakterien Lebewesen mit einem eigenen Stoffwechsel und wesentlich größer als Viren. Antibiotika wie etwa Penicillin können gegen Bakterien eingesetzt werden, wirken aber nicht immer, weil viele Bakterien resistent gegen Antibiotika geworden sind. Auch gegen einige Bakterien sind Impfungen möglich, etwa gegen Keuchhusten. Dennoch kann man von Bakterien verursachte Krankheiten mehrfach bekommen, weil Bakterien eine viel größere Palette an Antigenen enthalten als Viren und sich nicht durch eine einzige Antikörperart ausschalten lassen.
Unser Immunsystem
Unser Körper besitzt eine Immunabwehr zur Abwehr von Krankheitserregern und fremden Stoffen, die von außen in ihn eindringen. Damit ist das Immunsystem die Gesundheitspolizei unseres Körpers. Das Immunsystem kann krankhaft veränderte körpereigene Zellen erkennen und beseitigen. Zu einem funktionierenden Immunsystem gehören das Knochenmark, das Immunzellen wie die Lymphozyten produziert, und Immunorgane wie Milz, Thymus, Gaumen- und Rachenmandeln oder die Lymphknoten. Eine besondere Rolle bei der Abwehr spielt auch unser Darm. Er bildet die größte Kontaktfläche zur Außenwelt und gilt als größtes Abwehrorgan. Von zentraler Bedeutung ist dabei die Darmflora. Nicht ohne Grund enthält der Darm ein Vielfaches von dem an Mikroorganismen als der ganze Mensch Zellen.
Die Aufgaben der angeborenen Immunabwehr werden von verschiedenen Zellen wahrgenommen, die zum Teil in der Lage sind, den Angreifer selbst zu vernichten. Außerdem versetzen sie den Organismus durch die Produktion von Botenstoffen in eine Art Alarmzustand und können so die Immunreaktion noch verstärken. Das äußert sich beispielsweise in Entzündungen und Fieber.
Das erworbene Immunsystem hat sich aus der angeborenen Immunabwehr entwickelt und ist neuen oder veränderten Krankheitserregern gegenüber sehr anpassungsfähig. Das erworbene Immunsystem kann spezifische Strukturen (Antigene) der Angreifer zu erkennen und gezielt Abwehrmechanismen und Antikörper zu bilden. Nach einer Infektion bleiben Antikörper und Gedächtniszellen erhalten, so dass bei erneutem Kontakt mit dem Krankheitserreger eine schnelle und angemessene Abwehrreaktion erfolgen kann. Ein gutes Zusammenspiel der angeborenen und der erworbenen Immunabwehr macht die komplexe Immunreaktion des Körpers möglich.
Antigene (von anti: gegen und gennan: erzeugen, also eine Gegenreaktion erzeugend) sind Stoffe, die von unserem Immunsystem als körperfremd erkannt werden und durch einen Antikörper gebunden werden. Antigene können Proteine oder Kohlenhydrate sein, aber auch Lipide, Nucleinsäuren oder andere Moleküle. Sie befinden sich unter anderem auf der Zelloberfläche von Bakterien und anderen Mikroorganismen oder in der Hülle von Viren. Auch Pollen oder Tumorzellen wirken als Antigene und werden vom Immunsystem erkannt. Vereinfacht ausgedrückt docken die von unserem Immunsystem gebildeten Antikörper an Fremdkörper an und zerstören diese.
Impfen – wozu?
Impfstoffe sollen gesunde Menschen vor Erregern schützen, mit denen sie noch nicht in Kontakt gekommen sind. Die Impfung ist also so etwas wie die Nachahmung einer natürlichen Infektion. Ein Impfstoff ist ein biologisch oder gentechnisch hergestelltes Antigen, das meistens aus Protein- oder Erbgutbruchstücken eines Erregers besteht, oder aber aus abgetöteten oder abgeschwächten Erregern. Beim Impfen macht man sich die natürliche Reaktion des Immunsystems zunutze, auf Erreger mit einer Immunantwort zu reagieren. Eine oder mehrere Injektionen mit einem Impfstoff setzen das „Lernprogramm“ des Körpers in Gang. Schon die erste Impfung soll eine Grundimmunisierung bewirken, von der man annimmt, dass sie eine Erkrankung milder verlaufen lässt. Je nach Erreger und Krankheit kann der komplette Impfschutz aber oft erst nach zwei oder drei Impfungen erreicht werden. Gegen manche Krankheiten soll man damit lebenslang geschützt sein, bei anderen muss nach einigen Jahren die Impfung wiederholt werden. Allerdings gibt es auch Erreger, die immer wieder ihre Zelloberfläche verändern, so dass gegen sie, wie etwa bei der Grippe, jeweils wieder mit einem angepassten Impfstoff geimpft werden muss.
Das Ziel von Impfungen ist neben dem Schutz des Einzelnen auch die Ausrottung ganzer Krankheiten. Man will das damit erreichen, dass möglichst viele Menschen ausreichend frühzeitig geimpft werden, auch gegen Krankheiten, die hierzulande selten sind. Gegen Pocken muss niemand mehr geimpft werden, weil es die Krankheit weltweit nicht mehr gibt. Kinderlähmung ist zwar in Europa und vielen anderen Ländern ausgerottet, man befürchtet aber, dass sie wieder eingeschleppt werden und dass sie sich umso schneller epidemieartig ausbreiten würde, je weniger Menschen dagegen geimpft sind.
Jedes Medikament hat Nebenwirkungen, so auch Impfungen. Kaum jemand wird sich aber ohne Narkose einer Blinddarmoperation unterziehen, nur weil auch eine Narkose Nebenwirkungen hat und im schlimmsten Fall lebensgefährlich werden kann.
Die Tatsache, dass die Pharmaindustrie viel Geld mit Impfstoffen verdient, ist noch kein Argument gegen Schutzimpfungen. Verglichen mit den Kosten anderer Arzneitherapien und Behandlungen schneiden sie immer noch gut ab.
Meist wird nur die aktive Immunisierung als Impfung bezeichnet, passive Impfungen dagegen als Immunisierung.
Impfstoffe: Arten und Herstellung
Passive Immunisierung
Die passive Immunisierung wurde 1890 von Emil von Behring eingeführt, als er ein Heilverfahren gegen Diphtherie entwickelte. Bei der passiven Immunisierung wird der Antikörper gegen die jeweilige Erkrankung direkt gespritzt. Sie erfolgt meistens dann, wenn sich der Körper bereits mit einem Erreger infiziert hat und für eine aktive Immunisierung nicht mehr genügend Zeit bleibt. Die passive Immunisierung ist daher eine Art Notfallmaßnahme. Die gespritzten Antikörper stammen entweder vom Menschen oder Tieren, die ihrerseits aktiv geimpft wurden und Antikörper gebildet haben. Dabei kann es sich um Antikörper gegen Bakteriengifte, Viren oder auch gegen tierische Gifte wie Schlangen-, Skorpion- oder Spinnengifte handeln. Die bei einer passiven Immunisierung verabreichten Antikörper werden in der Regel aus menschlichem Blut hergestellt. Aus bis zu 20.000 zusammengegossenen Blutkonserven werden die Antikörper extrahiert. Das birgt eine gewisse Gefahr für die Übertragung von Krankheiten, insbesondere solcher, deren Übertragungsmodus nicht bekannt ist, etwa BSE. Auch Krankheiten wie HIV könnten bei unsachgemäßer Bearbeitung übertragen werden. Neuerdings gibt es auch passive Impfstoffe, bei denen die Antikörper auf gentechnologischem Weg hergestellt werden (monoklonale Antikörper).
Die passive Immunisierung hat den Vorteil, dass der Organismus nicht erst selbst Antikörper ausbilden muss, was bis zu einer Woche dauern kann. Stattdessen können die mit dem Immunserum gespritzten Antikörper die Erreger sofort erkennen und markieren, so dass das Immunsystem dann die Erreger unschädlich machen kann. Nachteil: In der Regel hält eine solche passive Immunisierung nur wenige Wochen bis Monate an, dann sind die Antikörper ausgeschieden oder abgebaut und der Organismus ist durch eine neuerliche Infektion durch denselben Erreger wieder gefährdet, da das Immunsystem durch diese Form der schnellen Behandlung nicht stimuliert wird, ein eigenes Immungedächtnis auszubilden. Das Prinzip der passiven Immunisierung wird auch in der Natur angewandt: Schon in der Gebärmutter können Antikörper der Mutter auf das ungeborene Kind übertragen werden, womit es in den ersten Lebenswochen vor vielen Krankheiten geschützt ist (sog. Nestschutz). Diese „Leih-Immunität“ der Neugeborenen lässt im Laufe der ersten Monate nach der Geburt allmählich nach. Einige Wochen lang sind Säuglinge auch durch in der Muttermilch vorhandene Antikörper geschützt, sofern die Mutter stillt und diese Antikörper selbst besitzt.
Aktive Immunisierung / das Impfen
Die Idee der aktiven Immunisierung ist, dass der Mensch nach der Impfung die spezifischen Schutzfaktoren selbst bildet. Bei der aktiven Impfung werden Lebend- oder Totimpfstoffe eingesetzt. Die beste Immunantwort erhält man mit Lebendimpfstoffen. Absolute Impfgegner bezweifeln jedoch, dass das Immunsystem überhaupt durch eine Impfung in der gewünschten Form angeregt wird.
Der Lebendimpfstoff enthält vermehrungsfähige Erreger. Diese werden aber so abgeschwächt (die sog. Attenuierung), dass der Geimpfte nicht selbst krank wird, aber dennoch einen Schutz entwickelt. Damit wird oft eine gute und lang anhaltende Immunität erzeugt. Allerdings können Lebendimpfstoffe für Menschen mit geschwächtem Immunsystem, wie etwa HIV-Infizierte, gefährlich sein. Sie werden zum Schutz vor bakterieller Verunreinigung mit Antibiotika versetzt, die bei empfindlichen Menschen zu allergischen Reaktionen führen können. Größter Nachteil der Lebendimpfstoffe ist die mögliche Gefahr einer Zurückverwandlung des Erregers zum ursprünglichen Wildtyp, wie etwa bei der Schluckimpfung gegen Kinderlähmung, die in seltenen Fällen zu Lähmungen bei den geimpften Kindern führte. Lebendimpfstoffe gibt es unter anderem gegen Mumps, Masern, Röteln und Windpocken.
Bei den Totimpfstoffen gibt es mehrere Untergruppen. Man unterscheidet zwischen Impfstoffen, die den gesamten, inaktivierten und daher nicht mehr vermehrungsfähigen Erreger enthalten (Vollimpfstoff: z.B. gegen Tollwut, Cholera, FSME) und den so genannten Spaltimpfstoffen (z.B. gegen Keuchhusten, Haemophilus influeanza Typ B). Diese enthalten nur die wichtigsten Antigenbestandteile des Erregers. Abgetötet werden die Erreger durch Substanzen wie Formaldehyd u.a. Weitere chemische Substanzen sollen den Impfstoff konservieren. Das dabei eingesetzte Thiomersal, das zu rund 50 % aus Quecksilber besteht, gehörte zu den umstrittensten Stoffen und wird in modernen Impfstoffen durch Phenoxyethanol ersetzt – das ebenfalls nicht unumstritten ist. Dem Körper wird bei einer Impfung mit Totimpfstoff nur eine bestimmte Menge an antigenem Material zugeführt und damit eine deutlich kontrollierte Immunantwort ausgelöst. Totimpfstoffe können also keine Infektion hervorrufen, aber das Immunsystem wird dazu angeregt, Antikörper zu bilden. Ein Nachteil bei Totimpfstoffen ist, dass die Impfung häufiger wiederholt werden muss, weil der Antikörperspiegel im Blut normalerweise recht schnell abfällt. Totimpfstoffe werden eingesetzt unter anderem gegen Keuchhusten, Pneumokokken, Meningokokken, aber auch gegen Grippe oder Tollwut.
Bei Totimpfstoffen müssen meistens Hilfsstoffe als "Verstärker" zugesetzt werden, weil viele gereinigte Antigene keine ausreichende Immunantwort auslösen. Diese so genannten Adjuvantien, die spätestens seit der Zwei-Klassen-Diskussion rund um die Schweinegrippen-Impfung in aller Munde sind, wirken wie eine Art Impfbeschleuniger. Dieser kann die Nebenwirkungen, die bei einer Impfung gelegentlich ohnehin auftreten, verstärken. Adjuvantien führen zu einer lokalen Gewebereizung und binden außerdem das Antigen, so dass es nur verzögert freigesetzt wird. Das führt zu einer erhöhten Antikörperbildung und einer verstärkten Immunantwort. Oft wird als Adjuvans das umstrittene Aluminium-Hydroxid benutzt, das im Unterhautgewebe unangenehme Reizungen, Rötungen oder Schwellungen bewirkt. Lebendimpfstoffe und Impfstoffe aus bakteriellen Ganzkeimen benötigen zum Erzielen einer entsprechenden Immunantwort keine Adjuvantien.
Toxine kommen als Toxoid-Impfstoffe zum Einsatz, wenn nicht der Erreger selber, sondern die Stoffwechselprodukte, die er ausscheidet Krankheitserscheinungen hervorrufen. Nicht der Mikroorganismus selbst, sondern sein Gift (Toxin) führt also zur Erkrankung. Diese Art von Impfstoff enthält nur den biologisch inaktiven Bestandteil des Toxins eines Erregers. So sondern etwa die Erreger von Diphtherie und Tetanus Gifte ab, die als Toxoid-Impfstoffe zum Einsatz kommen.
Nicht-zelluläre Impfstoffe bestehen nur aus Bruchstücken eines Erregers. Oft reicht ein charakteristisches Merkmal eines Krankheitserregers aus, um das Immunsystem dazu anzuregen, Antikörper zu bilden. Der Vorteil dieser Impfstoffe ist ihre Sicherheit, da sie selbst keine Krankheit hervorrufen können. Impfstoffe gegen Keuchhusten sind ein Beispiel.
Rekombinante Impfstoffe gibt es etwa gegen Hepatitis-A und -B oder gegen Cholera. Für diese Impfstoffe werden mit gentechnischen Methoden Teilstücke eines Virus nachgebaut und als Impfstoff genutzt. Oft reicht ein einziges markantes Merkmal (Antigen) von der Oberfläche eines Erregers aus, um das Immunsystem zu aktivieren. Dazu wird der Bauplan (die DNA = Desoxyribonukleinsäure) für das Antigen etwa in Bakterien oder Hefezellen eingebaut. Die Zellen lesen die in der DNA verschlüsselten Informationen und bauen anhand dieser Informationen das entsprechende Antigen auf, das dann zu einem Impfstoff weiterverarbeitet wird. Auch hier kann die Krankheit durch den Impfstoff nicht ausgelöst werden, da der Erreger nicht in Gänze vorliegt. Die Methode ist auch kostengünstiger als die Inaktivierung ganzer Erreger.
Konjugierte Impfstoffe werden aus verschiedenen isolierten Merkmalen eines Erregers hergestellt. Ein Teil des Erregers, der die Antikörperbildung auslöst, wird an ein Eiweiß gebunden. Das Eiweißmolekül dient als eine Art Transportmittel, das eine verstärkte Immunreaktion auslöst. Das Immunsystem von Kindern ist in den ersten beiden Lebensjahren noch unzureichend entwickelt. Daher müssen wie bei der Hib-Impfung mehrere Bausteine des Erregers verabreicht werden, um eine wirksame Immunantwort zu erreichen, während bei Erwachsenen die Impfung mit einem Baustein der Zellwand ausreicht. Gegen Haemophilus influenzae Typ B und Meningokokken Typ C gibt es konjugierte Impfstoffe.
DNA-Impfstoffe: Seit einiger Zeit gelten so genannte DNA-Impfstoffe, die auf Teilstücken des Bakterien- oder Viren-Erbguts basieren, als mögliche Alternative der Zukunft zu den konventionellen Impfstoffen. DNA-Impfstoffe enthaltenen als Wirkstoff nicht den Erreger selbst, sondern die Erbinformation für bestimmte Teile des Erregers in Form von DNA. Mit Hilfe der Information dieser DNA wird im Körper ein spezifisches Protein gebildet, das als Antigen eine starke und lang andauernde Immunantwort hervorruft. Bei rekombinanten Impfstoffen wird der Bauplan (die DNA) von immunologisch wirksamen Antigenen genutzt, um den Impfstoff, etwa mit Hilfe von Bakterienzellen, herzustellen. Anstatt nun dieses Antigen von Bakterien produzieren zu lassen, um dann die Menschen damit zu impfen, kann auch die DNA direkt in die Zellen der Menschen eingeschleust werden, damit sie den Impfstoff selber herstellt. Ein großer Vorteil dieser Impfmethode mit DNA-Impfstoffen könnte darin bestehen, dass das Antigen mehrere Wochen im Organismus zirkulieren kann, da der Organismus es ja selber nachbildet, während passiv zugeführte Eiweiße beziehungsweise Antigene oft nach nur wenigen Stunden aus der Blutbahn verschwinden. Allerdings wird das Einschleusen von fremdem Erbgut in menschliche Zellen auch als sehr riskant betrachtet.
Man kann die aktive und passive Immunisierung in vielen Fällen auch kombinieren. Bei einer solchen Simultanimpfung wird versucht, einen schnell einsetzenden Sofortschutz durch die passive Immunisierung und eine lang anhaltende Dauerimmunität durch die aktive Immunisierung zu erreichen. Solche Simultanimpfungen werden beispielsweise bei Tetanus- und Tollwutgefahr verabreicht.
In Mehrfachimpfstoffen werden Impfstoffe gegen bis zu sechs Krankheiten gemischt und gleichzeitig verabreicht. Dabei werden entweder nur Lebend- oder nur Totimpfstoffe gemeinsam verabreicht. Vorteil der Mehrfachimpfstoffe: Mehrfache Injektionen bleiben den Geimpften erspart und die Kinder werden mit weniger Zusatzstoffen bei der Impfung belastet. Nachteil: Bei einer Mehrfachimpfung wird der Körper völlig unter Umgehung natürlicher Barrieren mit einem bunten Cocktail körperfremder Erreger belastet. Dieser Vorgang ist absolut unnatürlich. Bei eventuellen Impfkomplikationen ist nicht festzustellen, welche Komponente des Impfstoffs verantwortlich ist. Außerdem können durch die Kombination mehrerer Wirksubstanzen in einer Impfdosis einzelne Antigenkomponenten in ihrer Wirksamkeit stark verändert werden. Auch die Wechselwirkungen der Inhaltsstoffe untereinander sind noch unklar. Der Sechsfachimpfstoff Hexavac (gegen Diphtherie, Keuchhusten, Tetanus, Hepatitis B, Hib, Polio) wurde 2005 auf Veranlassung der europäischen Arzneimittelbehörde EMEA zurückgenommen. Er hatte deutlich häufigere Lokalreaktionen, Fieber und Reizbarkeit verursacht als der Fünffachimpfstoff Pentavac (wie Hexavac, ohne Hepatitis B). Eine Dreifachimpfung gibt es etwa gegen Masern, Mumps und Röteln oder gegen Diphterie, Keuchhusten und Wundstarrkrampf; eine Vierfachimpfung ist in Kombination mit Haemophilus influenzae Typ B verfügbar und inzwischen gibt es auch den Vierfachimpfstoff gegen Masern, Mumps, Röteln und Windpocken. Mit Infanrix hexa ist eine Sechsfachimpfung gegen Poliomyelitis, Diphtherie, Wundstarrkrampf, Keuchhusten, Haemophilus influenzae Typ B-Infektionen sowie Hepatitis-B zugelassen.
Impfstoff-Herstellung
Je nach Hersteller werden Impfstoffe unterschiedlich produziert. Prinzipiell gilt, dass die jeweiligen Krankheitserreger in geeigneten Nährmedien unterschiedlicher Herkunft gezüchtet werden, meistens auf Kulturmedien aus menschlichen oder tierischen Zellen: in Hühnereiern, Zellkulturen, Pilzen oder Bakterien. Im Fall der Herstellung mit Hilfe von Hühnereiern werden lebende Krankheitserreger in ein befruchtetes Ei gespritzt, das viele Wochen lang bebrütet wird. Dabei vermehrt sich das Impfvirus und das damit durchsetzte Eiweiß wird entnommen und gereinigt. Mit Hilfe von unterschiedlichen Chemikalien werden die Viren zerstört, so dass der daraus produzierte Impfstoff nur noch Bruchstücke des Virus enthält. Neben diesen Totimpfstoffen können aber auch Lebendimpfstoffe in Hühnereiern hergestellt werden. Diese werden so abgeschwächt (siehe oben), dass sie die Krankheit nicht mehr auslösen können, der Körper aber trotzdem Antikörper bildet. Bei der Impfstoffherstellung mithilfe von Zellkulturen wachsen mit Viren infizierte Zellen von Menschen, Hunden oder auch Meerkatzen in Tanks heran. Vorteil dieser Impfstoffe ist, dass mit ihnen auch Menschen mit Hühnereiweißallergie geimpft werden können. 2007 gab es den ersten Grippe-Impfstoff, der auf diese Weise entstanden ist. Impfstoffe können auch mithilfe der Gene von Viren hergestellt werden. Teile der Gene werden etwa in Hefepilze oder Bakterien eingebracht, die dann Bruchstücke der Virenhülle produzieren. Diese dienen als Impfstoff.
Impfstoffe müssen vom Paul-Ehrlich-Institut (PEI) zugelassen werden.
Risiken und Nebenwirkungen: Aufklärung ist Pflicht!
Wie und worüber muss der Arzt vor der Impfung aufklären?
Bei Impfschäden beklagen die Geschädigten häufig, dass sie nicht ausreichend über mögliche Folgen aufgeklärt worden seien. Für beide Seiten ist daher eine korrekte Aufklärung und ihre Dokumentation in den Patientenunterlagen wichtig: Für den Arzt als Schutz vor Schadenersatzansprüchen, für die Geimpften zur Information. Der Arzt kann zur Aufklärung Merkblätter zu Hilfe nehmen. Diese sollen aber kein Ersatz sein für eine individuelle Beratung. Solange der Patient nicht unter Entscheidungsdruck gesetzt wird, darf direkt vor der Impfung aufgeklärt werden.
Der Arzt muss vor einer von der STIKO empfohlenen Impfung aufklären über:
- die Krankheit, gegen die geimpft werden soll, und die Behandlungsmöglichkeiten im Fall einer Erkrankung;
- den Nutzen einer Impfung für den Einzelnen und die Gesellschaft, aber auch die Risiken der Impfung und mögliche Nebenwirkungen oder Komplikationen;
- die Art des Impfstoffes, die Durchführung der Impfung und die Dauer des Impfschutzes sowie die Notwendigkeit von Auffrischungsimpfungen;
- Kontraindikationen, die gegen eine Impfung sprechen;
- das Verhalten nach einer Impfung.
Wann soll nicht geimpft werden? – Kontraindikationen
In manchen Fällen wird generell von Impfungen abgeraten:
- Wer bekanntermaßen an einer Allergie etwa gegen Hühnereiweiß, Antibiotika oder Konservierungsstoffe leidet, muss einige Impfstoffe meiden oder auf bestimmte Impfungen verzichten. Prof. Dr. Dr. Friedrich Hofmann, ehemals STIKO-Vorsitzender, schreibt in seinem Buch (Impfen, Der aktuelle Wegweiser, 2007), dass etwa jedes zehnte Kind in Deutschland genetisch bedingt gefährdet ist, Allergien gegen eine oder mehrere Substanzen zu entwickeln. Die Allergien sollten im Allergie- und im Impfpass vermerkt werden.
- Wer unter einer stärkeren Impfreaktion zu leiden hatte, sollte diese Impfung nicht wiederholen, bis zur Klärung der Reaktion.
- Wer unter einer akuten Krankheit leidet, sollte frühestens zwei Wochen nach dem Abklingen der Symptome impfen lassen.
- Menschen mit Immunschwächekrankheiten müssen eine Reihe von Impfungen, vor allem mit Lebendimpfstoffen, meiden und sollten sich von einem immunologisch spezialisierten Arzt beraten lassen. Das gleich gilt auch, wenn eine Immunschwäche aufgrund einer immunsuppressiven Therapie besteht.
- Vor und nach Operationen sollte es einen mindestens zweiwöchigen Impfabstand geben.
- Impfungen, die nicht so dringend notwendig sind wie es etwa eine Tollwutimpfung nach einem Tierbiss wäre, sollten während Schwangerschaft und Stillzeit nicht vorgenommen werden.
- Frühgeborene sollten nach dem errechneten Geburtstermin geimpft werden und nicht nach dem tatsächlichen.
Häufige Nebenwirkungen von Impfungen
Schwere Nebenwirkungen von Impfungen wie bleibende Behinderungen, schwere Schäden oder gar Todesfälle, gelten als selten – wobei es oft genug umstritten ist, was tatsächlich durch eine Impfung passiert ist und was mit ihr womöglich nichts zu tun hat. Impfbefürworter betrachten das Nutzen-Risiko-Verhältnis naturgemäß anders als Impfkritiker. Folgende Nebenwirkungen gibt es häufig und nach fast allen Impfstoffen – sie werden bei der Beschreibung der einzelnen Impfungen nicht mehr in allen Ausführlichkeit genannt:
- Rötungen, Schwellungen, Schmerzen an der Einstichstelle, manchmal auch geschwollene Lymphknoten;
- Fieber, allgemeines Krankheitsgefühl, Übelkeit und Erbrechen;
- Impfkrankheit: Bei Masern wäre das etwa ein Ausschlag mit Fieber, nach der Mumpsimpfung kann es zu einer Schwellung der Ohrspeicheldrüse kommen;
- Allergische Reaktionen, etwa durch eine Hühnereiweißallergie.
Mehr zu den zur Diskussion um Impfnebenwirkungen finden Sie im dritten Teil des Artikels (Umstritten: Impfnebenwirkungen).
Was ist beim Impfen zu beachten?
Impfabstände
Zwischen verschiedenen Impfungen mit Totimpfstoffen muss man keinen Zeitabstand einhalten. Unterschiedliche Lebendimpfstoffe können entweder gleichzeitig oder in einem von der STIKO empfohlenen Zeitabstand verabreicht werden. Das hat laut Prof. Hofmann den Grund, dass bei Lebendimpfungen im Körper eine Infektion erzeugt wird und dieser gegen die Viren das körpereigene Interferon bildet. Eine zu früh darauf folgende Impfung mit einem weiteren Lebendimpfstoff wäre nutzlos, da das Interferon auch vor den Impfviren schützt.
Was sollten Sie noch beim Impfen beachten?
Eine Impfung regt das Immunsystem zu einer Reaktion an. Auch wenn diese Reaktion in der Regel schwächer als bei einem durchgemachten Infekt ausfällt, sollte sich der Patient am Tag der Impfung etwas schonen. Größere sportliche Aktivitäten sind am Tag der Impfung also nicht angesagt.
Die gewünschte Reaktion des Immunsystems auf die Impfung kann auch mit Fieber einhergehen. Der Einsatz fiebersenkender Mittel sollte nach einer Impfung besonders gut überlegt sein. Schließlich ist das Fieber zunächst einmal eine sinnvolle Reaktion des Körpers. Zudem ist nachgewiesen, dass der Einsatz fiebersenkender Medikamente die Bildung von Antikörpern und damit den gewünschten Effekt einer Impfung reduzieren kann.
Insbesondere die vorbeugende Verabreichung von Paracetamol zur Vermeidung von Fieber nach einer Impfung ist daher kontraproduktiv.
Institutionen rund ums Impfen
Folgende Institutionen spielen in Deutschland beim Thema Impfen eine Hauptrolle:
- a) Das Robert-Koch-Institut (RKI) in Berlin ist dem Bundesgesundheitsministerium zugeordnet und als Bundesinstitut für Infektionskrankheiten und nicht übertragbare Krankheiten in Deutschland für die Krankheitskontrolle und -vorbeugung zuständig. Das RKI soll das Auftreten von Krankheiten und Gesundheitsgefahren in der Bevölkerung beobachten und Maßnahmen zum Schutz der Gesundheit der Bevölkerung ergreifen.
- b) Die 1972 ins Leben gerufene STIKO (Ständige Impfkommission) gehört zum RKI und entwickelt einen immer wieder aktualisierten Impfkalender weiter, der bestimmte Impfungen für Kinder (Jugendliche und Erwachsene) empfiehlt. Der STIKO gehören 12 bis 18 Fachleute aus unterschiedlichen medizinischen Fachgebieten an, die vom Bundesgesundheitsministerium alle drei Jahre neu berufen werden. Außerdem nehmen Vertreter des Bundesgesundheitsministeriums, der Landesgesundheitsbehörden, des RKI und des Paul-Ehrlich-Instituts beratend teil – und, seit Februar 2007 auch der Gemeinsame Bundesausschuss.
- c) Das Paul-Ehrlich-Institut (PEI) in Langen ist das deutsche Bundesinstitut für Impfstoffe und biomedizinische Arzneimittel. Das PEI ist zuständig für die Zulassung und staatliche Chargenfreigabe von biomedizinischen Arzneimitteln. Es genehmigt auch die klinischen Studien der von ihm betreuten Arzneimittel. Hier werden Meldungen zu Schadensmeldungen ausgewertet und bei Bedarf Impfstoffe verboten. Auf den Internetseiten des PEI finden sich Informationen zu Impfstoffen und Impfungen.
- d) Der Gemeinsame Bundesausschuss (G-BA) ist dem Bundesgesundheitsministerium unterstellt und arbeitet ehrenamtlich. Er entscheidet unter anderem, welche Impfungen die gesetzlichen Krankenkassen bezahlen, indem sie die Empfehlungen der STIKO bestätigen oder ablehnen. Außerdem legt das Gremium Richtlinien fest, welche Qualitätskriterien für eine ärztliche Behandlung oder für eine neue Untersuchungsmethode gelten und welche Arzneien, Verband-, Heil- und Hilfsmittel verordnet werden können. Der Ausschuss besteht aus 13 Mitgliedern: drei unparteiischen Mitgliedern, fünf Vertretern der gesetzlichen Krankenkassen und fünf Vertretern der Ärzteschaft. Außerdem können bis zu fünf Patientenvertreter, wie etwa Teilnehmer der Verbraucherzentralen an den Sitzungen teilnehmen, Anträge stellen und mitberaten, allerdings ohne Stimmrecht.
- e) Dazu kommt auf europäischer Ebene die Zulassungsbehörde EMEA (Evaluation of Medical Products, inzwischen als European Medicines Agency - EMA - bezeichnet) in London. Gentechnologisch hergestellte Impfstoffe müssen von der EMEA zugelassen werden. Die EMEA untersteht dem EU-Kommissar für Unternehmens- und Industriepolitik DG III.
Quellenangaben
Verwendete Literatur:
Die genannten Quellen zeigen einen Querschnitt zum Thema und stellen kein Qualitätsmerkmal dar.
Bücher/Zeitschriften:
- Martin Hirte: Impfen – Pro & Contra, Droemersche Verlagsanstalt, München
- Friedrich Hofmann: Impfen, Droemer/Knaur
- Anita Petek-Dimmer: AEGIS Schweiz: „Geschichte der Impfungen“
- F. und S. Delarue: „Impfungen der unglaubliche Irrtum“, Müller & Steinicke
- Gerhard Buchwald: „Impfen – Das Geschäft mit der Angst“, EMU Verlag
- Karl Krafeld & Stefan Lanka „Impfen – Völkermord im dritten Jahrtausend“, Klein-Klein-Verlag
- Stefan Lanka & Veronika Widmer: „Alles über die Grippe, die Influenza und die Impfungen“
- Claus Köhnlein & Torsten Engelbrecht: "Virus-Wahn", EMU
- Lübecker Impfunglück/Andreas Jens Reuland: „Menschenversuche in der Weimarer Republik“
- „Macht Impfen Sinn?“ Infoheft Juli 2005 vom Klein-Klein-Verlag
- Arznei-telegramm: Monatsschrift mit kritischer Berichterstattung über Arzneimittel
- Hans Tolzin: „impf-report“, impfkritische Monatszeitschrift, www.impf-report.de
- Ines Kristensen, P. Aaby und H. Jensen, ,,Routine vaccinations and child survival: follow up study in Guinea Bissau, West Africa", BMJ 2000; 321:1435 (9. Dezember 2000)
- Bundesministeriums für Bildung, Wissenschaft, Forschung und Technologie(BMBF): Forschungsinfo, Bonn, 07.08.1995 Nr. 24/95
- R Prymula et al. : Effect of prophylactic paracetamol administration at time of vaccination on febrile reactions and antibody responses in children: two open-label, randomised controlled trials. Lancet 2009; 374: 1339
DVD:
- „Lehr-DVD – Impfen“, klein-klein-verlag
Internet-Quellen:
- www.individuelle-impfentscheidung.de/index.php?Itemid=35&id=18&option=com_content&task=view
- www.pharmnet-bund.de/dynamic/de/index.html: Seite mit Arzneimittelinformationen
- www.impfschutzverband.de/: Seite für Menschen, die eine Verdacht auf Impfschaden hegen und Hilfe suchen
- www.rki.de/cln_178/nn_1493928/DE/Content/Infekt/Impfen/STIKO/Empfehlungen/Aktuelles/Impfkalender,templateId=raw,property=publicationFile.pdf/Impfkalender.pdf
- www.medizin-unwahrheiten.de: sehr impfkritische Seite
- www.impfschaden.info/index2.php?option=com_content&do_pdf=1&id=157: Seite mit Vorschlägen für individuelles Impfen
- www.afrika-hamburg.de/tropenmedizin.html
- wissen.spiegel.de/wissen/dokument/dokument.html? id=14323683&top=SPIEGEL
- wikipedia.org/wiki/Henle-Koch-Postulate
- de.wikipedia.org/wiki/Adjuvans_%28Pharmakologie%29: Seite zu Adjuvatien
- www.p-e-g.org/publikationen/ctj/60_61.pdf
- www.das-gibts-doch-nicht.info/seite3838.php
- www.medizinrecht-aktuell.de/strafverteidigung/13/index.html
- therealstories.wordpress.com/impfen/
- www.toxcenter.de/artikel/Symptome-durch-Umweltgifte-Nervenschaeden-Immunschaeden.php
- www.symptome.ch/vbboard/impfungen/14218-liste-aller-impfstoffe-neurologischen-nw-inhaltstoffe-formaldehyd-and-thiomers.html
- wikipedia.org/wiki/Quecksilbervergiftung
- www.stangl.eu/psychologie/definition/Autismus.shtml
- www.collectmyflock.com/index--03__000.html
- www.medizinauskunft.de/artikel/wohlfuehlen/wellness/11_05_formaldehyd.php
- www.impfschaden.info/impfungen-allgemein/alternativer-impfplan.html
- www.rki.de/cln_169/nn_467470/DE/Content/Infekt/EpidBull/Archiv/2007/25__07,templateId=raw,property=publicationFile.pdf/25_07.pdf Seite des RKI zur Aufklärungspflicht von Ärzten und den möglichen Nebenwirkungen der empfohlenen Impfungen
- www.muetterberatung.de/details/1719/Windpocken_Partys.html
- www.taz.de/1/zukunft/wissen/artikel/1/impfkomission-im-interessenskonflikt/?src=MT&cHash=f77dc1c0d5
- www.bayerisches-aerzteblatt.de/presse/aerzteblatt/2005/Seite_760.pdf
- frontal21.zdf.de/ZDFde/inhalt/0/0,1872,7488768,00.html?dr=1
- www.rund-ums-baby.de/gesundheit_baby/impfkalender.htm: Gut aufbereiteter Impfkalender
- www.parents.at/forum/archive/index.php/t-53583.html: zur Studie von Peter Aarby in Guinea-Bissau
- www.abekra.de/Home/Rezensionen/Langbein-Medizinkartell.pdf: zur Aarby-Studie
- www.parlament.gv.at/PG/DE/XXI/AB/AB_02220/fnameorig_000000.
- www.spiegel.de/wissenschaft/mensch/0,1518,425524,00.html: zu Autismus
- www.impfschaden.info/impfungen-allgemein/alternativer-impfplan.html: Hier findet man einen Vorschlag für einen alternativen Impfplan (nach Dr. Albonico)
- bundesrecht.juris.de/ifsg/index.html: Gesetz zur Verhütung und Bekämpfung von Infektionskrankheiten beim Menschen
- www.impf-report.de/ifg-anfragen/006
- www.onmeda.de/arztbesuch/vorsorge/impfungen/impfstoffe_ueberblick-weitere-informationen-4044-7.html
- www.kindergesundheit-info.de/617.0.html
- www.drkenjiro.com/CMS/files/Maurer1.pdf: interessante, polemische Seite mit Zitaten von Impfgegnern
- www.wikipedia.org/wiki/Gerhard_Buchwald
- www.ecomed-medizin.de/sj/impfdialog/Pdf/aId/5382
- www.esowatch.com: Wer einen Einblick bekommen möchte, mit welchen Mitteln und mit welch unglaublicher Polemik und Sprache im Internet um (un)wissenschaftliche Positionen gekämpft wird, ist hier gut aufgehoben
- www.rki.de/cln_100/nn_1270420/DE/Content/Infekt/EpidBull/Archiv/2007/25__07,templateId=r: Seite des Robert-Koch-Institutes mit Informationen zu Nebenwirkungen von Impfungen
- wissen.spiegel.de/wissen/dokument/dokument.html?id=54376233&suchbegriff=Kinderl%C3%A4hmung&top=Lexikon
- de.wikipedia.org/wiki/Poliomyelitis
- www.impfschaden.info/impfungen-allgemein/impfstoffe.html
- www.swiss-paediatrics.org/paediatrica/vol11/n2/thiomersal-ge.htm
- www.pei.de/cln_109/nn_163034/DE/infos/patienten/forschung-pat/artikel/050715-weisser-forschung.html
- www.pei.de/SharedDocs/Downloads/bgbl/2004/2004-thiomersal-impf,templateId=raw,property=publicationFile.pdf/2004-thiomersal-impf.pdf: 10 Seiten zu „Thiomersal und Impfungen“ des Bundesgesundheitsblatts, 2004. Enthält eine Übersicht der in Deutschland zugelassenen und auf dem Markt befindlichen Impfstoffe ohne (bzw. mit Spuren/nicht mehr nachweisbaren Mengen) Thiomersal oder andere organische Quecksilberverbindungen; Stand 5/2004
- www.g-ba.de/informationen/aktuell/pressemitteilungen/313/: Zur Arbeit des Gemeinsamen Bundesausschusses
- dip21.bundestag.de/dip21/btd/16/068/1606887.pdf: Antwort der Bundesregierung auf eine Anfrage der Grünen zur Verfahrenstransparenz der Entscheidungen der STIKO – Diese Seite gibt einen guten Einblick zu den Kriterien, nach denen die STIKO ihre Empfehlungen ausspricht
- www.rki.de/cln_160/nn_1007512/DE/Content/Infekt/Impfen/STIKO/Mitglieder/mitglieder__node.html?__nnn=true: Hier findet man die Selbstauskünfte der STIKO-Mitglieder
- www.inkstuttgart.de/files/publikationen/autismus.pdf: Dr. med. Dietrich K. Klinghardt: Behandlungsprotokoll einer Autismus Erkrankung (ASD), Die Behandlung von Autismus (ASD), Bellevue WA aant@neuraltherapy.com Dezember 2005 425-637-9339
- Online-Redaktion, am 09.10.2020Liebe Maria,
zu Ihrer ersten Frage: Es gibt durchaus Studien, in denen der Einfluss der Darmflora (intestinales Mikrobiom) auf die Wirkung von Impfungen untersucht wurde. Umgekehrt ist uns jedoch keine Studie bekannt, in der die Wirkung einer Impfung auf die Darmflora untersucht worden wäre.
Zum Thema Keuchhustenimpfung für Schwangere: Schon lange bekannt ist, dass Antikörper von der Mutter auf das Kind übergehen können (sog. Nestschutz). Das macht man sich anscheinend auch bei der Keuchhustenimpfung für Schwangere zunutze.
Da Keuchhusten für Neugeborene und Säuglinge besonders gefährlich ist, EMPFIEHLT die Ständige Impfkommission (STIKO) des Robert-Koch-Institutes (RKI) seit März 2020 eine Keuchhusten(Pertussis)-Impfung für Schwangere. Eine Verpflichtung gibt es nicht und ist unseres Wissens auch nicht geplant.
Details zur wissenschaftlichen Begründung für die Empfehlung finden Sie im Epidemiologischen Bulletin vom 26.3.2020: https://www.rki.de/DE/Content/Infekt/EpidBull/Archiv/2020/Ausgaben/13_20.pdf Darin wird u.a. darauf verwiesen, dass eine Impfung mit einem sog. Tdap-Kombinationsimpfstoff während der Schwangerschaft zu hohen Antikörperkonzentrationen bei der werdenden Mutter und dem Neugeborenen führt.
In dem Dokument finden Sie auch eine Reihe von Infos zur Sicherheit und Effektiviät der Impfung während der Schwangerschaft.
Falls Sie selbst eine Schwangerschaft plane oder bereits schwanger sind und sich für eine Impfung gegen Keuchhusten oder andere Krankheiten interessieren, sprechen Sie am besten mit Ihrem Frauenarzt. Er wird Sie auf Basis Ihres aktuellen Impfstatus und bereits durchgemachter Krankheiten individuell beraten.
Alles Gute wünscht Ihnen
Ihre Online-Redaktion - G. Maria, am 09.10.2020ergänzende Frage:
Es ist geplant, dass eine Keuchhustenimpfung für Schwangere eingeführt werden soll...
- wird das eine Pflichtimpfung?
- wird der Impfstoff in der Placenta/beim Kind ankommen?
- wie wird das Kind davon beeinflusst werden?
- ist die Wirkung von Impfungen während der Schwangerschaft bei allen Impfungen gleich?
Danke für Ihrr Informationen.
G. Maria - G. Maria, am 09.10.2020wie wirken sich Impfungen auf die Darmflora bzw. das Mikrobiom aus?
- Online-Redaktion, am 16.10.2017Liebe Vanessa,
Zusatzstoffe kommen auch in Lebendimpfstoffen vor. Eine, wie wir finden sehr schöne Übersicht zu den Inhaltsstoffen von Impfstoffen finden Sie als Pdf auf der Seite der Ärzte für Individuelle Impfentscheidung (individuelle-impfentscheidung.de) unter Impfen --> Inhaltsstoffe.
Ihre Online-Redaktion - Vanessa Poschen, am 16.10.2017Verstehe ich richtig, dass Formaldehyd und Quecksilber nur in Totimpfstoffen verwendet werden? Ich habe die Impfungen erst mal auf den Zeitraum nach dem ersten Geburtstag verschoben, da eh nur Masern, Mumps, Röteln, Windpocken und Tetanus infrage kommen! Dazu möchte ich noch anmerken, dass in jeder Diskussion immer Masern als Beispiel genommen werden! Aber: Dagegen wird erst ab dem 12.Lebensmonat geimpft und somit ist jedes ältere geimpft Kind für mein noch nicht dagegen impffähiges Baby die größere Gefahr, denn trotz Impfung können Masern ja übertragen werden, oft symptomlos! Das sehen die Eltern aber nicht, die mich als Mörderin bezeichnen! Für geimpft Kinder besteht also keine Gefahr-sie sind ja geschützt, während mein Baby aber sehr wohl durch all die durchfeimpften Kinder mit Masern infiziert werden kann.
- Online-Redaktion, am 14.03.2016Lieber Herr Lehner,
vielen Dank, dass Sie mit Ihrem persönlichen Kommmentar auf die möglichen Langzeitfolgen der Polio in Form eines Post-Polio-Syndroms aufmerksam gemacht haben. Tatsächlich wird Überlastung als eine mögliche Ursache diskutiert. Mit oder ohne Post-Polio-Syndrom: Eine Polio ist eine schwere Erkrankung, die aber zum Glück inzwischen in Deutschland als ausgerottet gilt. Insofern ist die Frage nach dem Sinn einer Impfung - sofern man nicht in Risikogebiete reist - derzeit dennoch berechtigt.
Wir wünschen Ihnen viel Energie für den Umgang mit Ihrer Krankheit und ein gutes Gespür dafür, was Ihnen gut tut.
Ihre Online-Redaktion. - Stephan Lehner, am 13.03.2016Polio-Impfung
Wer sich gegen das Impfen einer Person betreffend Polio wehrt, der exponiert die potentiell Betroffene einem meist fatal schmerzhaften Leben, welche - ich erlebe es als heimtückisch* - nach Jahrzehnten ein zweites Leid trifft: das schmerzhafte, einem alle Kräfte raubende Post-Polio-Syndrom.
*) weil man mit grosser Anstrengung bleibende Lähmungen der Polio zu kompensieren suchte und die Einschränkungen, die Folgen der Erkrankung an Polio im Lebensweg glaubt eingeordnet zu haben, und dann erfahren muss: man hätte einen Schritt kürzer treten sollen, statt sich Null-acht-neunzehn anzunähern (alles vergebens...?) - Online-Redaktion, am 29.01.2014Sehr geehrter Herr Richter,
vielen Dank für Ihre Ergänzungen. Auch wenn wir uns gerade bei diesem überaus ausführlichen Impfbericht um eine möglichst breite Information bemüht haben, können wir natürlich nicht alle Aspekte abdecken. Ihre Anmerkungen haben wir dennoch zum Anlass genommen, bei Herrn Tolzin, dem durchaus impfkritischen Redakteur des Impf-Reports (impf-report.de) nach seinem Wissensstand zu Ihren Aussagen gefragt. Hier seine Antwort:
"Dass Edward Jenner seinen eigenen Sohn impfte und dieser an den Folgen starb, ist meines Wissens gesichert.
Originalquellen, wonach Jenner oder Pasteur auf dem Sterbebett ihre Fehler einsahen, habe aber ich leider nicht gefunden, ich verwende deshalb diese Argumente nicht.
Dass Pasteur "geschummelt" hat, ist wissenschaftlich gesichert, dazu gibt es eine sehr bekannte Publikation.
Der große TBC-Feldtest der WHO in Indien von 1968 bis 1971 war ein Desaster für die Impfung. Die WHO verschleppte die Veröffentlichung um Jahre, die deutsche STIKO brauchte bis 1999, um die TBC-Impfung endlich aus der Empfehlungsliste zu nehmen."
Viele Grüße
Ihre Online-Redaktion - Hartwig Richter, am 18.01.2014was hier fehlt sind folgende Infos: Edward Jenner impfte seinen eigenen Sohn, der danach langjährig krank war und mit 22 Jahren starb. Jenner selbst sagte:"ich habe einen großen Fehler gemacht".
Louis Pasteut wurde nach der posthumen Auswertung seiner Aufzeichnungen als Fälscher und Betrüger entlarvt.
Die Tbc-Impfung wurde von der WHO aufgegeben, nachdem ein großer Feldversuch in Indien ergeben hatte, dass diese Impfung keine Wirkung erzielte.